Novorodenecké respiračné zlyhanie: Príčiny, prejavy a liečba
Respiračné zlyhanie u novorodencov predstavuje život ohrozujúci stav, pri ktorom dýchací systém nedokáže zabezpečiť dostatočný prísun kyslíka do organizmu a efektívne eliminovať oxid uhličitý. Tento stav je jednou z najčastejších príčin srdcového zlyhania a indikáciou pre kardiopulmonálnu resuscitáciu v novorodeneckom a detskom veku. Pochopenie príčin, včasná identifikácia a adekvátna liečba sú kľúčové pre minimalizáciu morbidity a mortality.
Klinický obraz a identifikácia pacienta s respiračným zlyhaním
Klinická prezentácia respiračného zlyhania u novorodencov nie je vždy jednoznačná, avšak existuje niekoľko varovných signálov, ktoré by mali lekárov upozorniť na potenciálne kritický stav. Medzi tieto symptómy patria:
- Dyspnoe (dýchavičnosť): Zvýšená dychová frekvencia a námaha pri dýchaní.
- Zvýšená svalová námaha pri dýchaní: Viditeľné zapájanie pomocných dýchacích svalov.
- Retrakcie: Vťahovanie medzirebrových, supraklavikulárnych, jugulárnych a subkostálnych priestorov počas nádychu.
- Výrazné pohyby nosných dierok (alárne súhyby): Snaha zväčšiť priechodnosť horných dýchacích ciest.
- Poruchy vedomia: Letargia, ospalosť alebo naopak podráždenosť.
- Cyanóza: Modrasté sfarbenie kože a slizníc signalizujúce nedostatočné okysličenie krvi.
Včasná identifikácia týchto symptómov umožňuje zabezpečenie intenzívneho monitoringu a adekvátnej liečby.
Príčiny respiračného zlyhania u novorodencov
Respiračné zlyhanie u novorodencov môže mať rôzne príčiny, ktoré je možné rozdeliť do niekoľkých kategórií:
Respiračné komplikácie u nezrelých novorodencov
Nezrelosť dýchacieho systému je častou príčinou respiračných problémov. Ľahko nezrelý alebo takmer zrelý novorodenec, narodený medzi 34. až 36. gestačným týždňom (GT), má oproti donoseným novorodencom (37. až 42. GT) vyššiu morbiditu a mortalitu. Títo novorodenci nie sú len menšou verziou donosených detí; ich vývoj a funkcie nie sú plne zhodné, čo vedie k slabšiemu zvládaniu potenciálnych problémov. Majú vyššie riziko krátkodobej aj dlhodobej morbidity, čo môže viesť k predĺženej alebo opakovanej hospitalizácii.
Najčastejšími respiračnými komplikáciami včas po narodení u týchto detí sú:
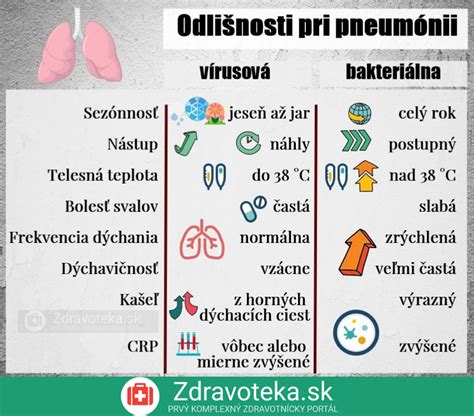
- Pneumónia: Zápal pľúc, ktorý môže byť bakteriálneho alebo vírusového pôvodu.
- Prechodné tachypnoe novorodencov (TTN): Rýchle dýchanie spôsobené oneskoreným odvodnením pľúc po pôrode.
- Syndróm respiračnej tiesne (RDS): Ochorenie spôsobené nedostatkom surfaktantu, látky znižujúcej povrchové napätie v pľúcach, čo sťažuje dýchanie. Pri porovnaní s donosenými novorodencami vyžadujú deti s RDS intenzívnejšiu respiračnú podporu, vrátane distenčnej liečby alebo mechanickej ventilácie. Respiračné komplikácie sú príčinou vyššej mortality počas novorodeneckého obdobia (0,8 % oproti 0,4 % u donosených).
Príčinou týchto komplikácií je nezrelá autonómna respiračná odpoveď, nezrelý respiračný a surfaktantový systém, oneskorené odvodnenie pľúc, zvýšená pľúcna perfúzia a spomalená expanzia alveol.
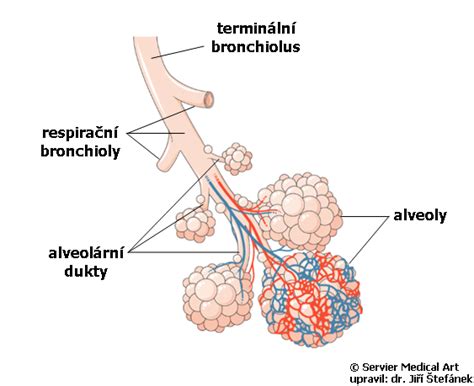
Chronické pľúcne choroby (CHPCH)
Chronické pľúcne choroby včasného detského veku sa vyskytujú v kontexte rastu a dozrievania pľúcneho tkaniva. Predčasný pôrod preruší prirodzený vývoj pľúc. Napriek tomu, že alveoly sú prítomné už v 32. gestačnom týždni, ich plné rozmiestnenie je ukončené až okolo 36. týždňa. Detské CHPCH sa výrazne odlišujú od tých u dospelých.
Najčastejšie sú chorobou moderného veku v kontexte novorodeneckej intenzívnej starostlivosti a majú úzku súvislosť s neukončeným vývojom pľúc u predčasne narodených detí. V poslednom období sa zjavujú práce o geneticky podmienených chronických pľúcnych chorobách zapríčinených poruchou syntézy surfaktantu.
- Poruchy syntézy surfaktantu: Niektorí autori publikovali práce o CHPCH, ktoré sú zapríčinené poruchou syntézy proteínu surfaktantu B (SP-B deficiency) a depozíciou glykogénu do interstícia. Porucha syntézy proteínu surfaktantu C (SP-C deficiency) sa vyskytuje u detí aj u dospelých.
Bronchopulmonálna dysplázia (BPD)
U detí narodených medzi 24. a 32. gestačným týždňom je najčastejšou chronickou pľúcnou chorobou bronchopulmonálna dysplázia (BPD), prvýkrát opísaná v roku 1966. Existuje aj nová, miernejšia forma BPD, charakterizovaná dlhodobou závislosťou od kyslíka a menej výraznými röntgenologickými zmenami.
Diagnóza a stupeň závažnosti BPD sa stanovujú, ak pretrváva závislosť od kyslíka 28 dní po narodení. Stupeň závažnosti sa hodnotí v 36. postmenštruačnom týždni u detí narodených pred 32. GT a v 56. týždni života u detí narodených po 32. GT.
- Ľahký stupeň: Potreba kyslíkovej liečby s frakčnou inhaláciou kyslíka (FiO2) 0,21.
- Stredne ťažký stupeň: Potreba kyslíkovej liečby s FiO2 0,22 - 0,29.
- Ťažký stupeň: Potreba kyslíkovej liečby s FiO2 > 0,30.
Klinické prejavy BPD
Najčastejšími ťažkosťami detí s BPD sú opakované infekcie dýchacích orgánov, ktoré majú ťažší priebeh, horšiu odpoveď na liečbu a vyžadujú opakované hospitalizácie. Bronchitídy majú obštrukčnú zložku. Pneumónie sú najčastejšie bakteriálne. Vzhľadom na závažnosť a potrebu opakovaných hospitalizácií spomaľujú psychomotorický vývoj dieťaťa. Bronchiolitída, najčastejšie spôsobená RSV infekciou, ohrozuje dieťa respiračným zlyhaním a vyžaduje nákladnú intenzívnu starostlivosť. V novorodeneckom veku môže byť BPD príčinou vývoja pľúcnej hypertenzie v neskoršom veku. V neskoršom veku infekcie dýchacích ciest pripomínajú bronchiálnu astmu, avšak majú ťažší priebeh, horšiu odpoveď na liečbu a závažnejšie funkčné zmeny. Napriek opakovaným stavom dýchavičnosti, BPD nie je bronchiálna astma, nakoľko pri BPD nie je dôkaz eozinofilovej infiltrácie dýchacích ciest ani atopie. Inhalačné kortikoidy môžu byť účinné v počiatočných štádiách BPD, ale pri pokračovaní liečby nemajú miesto.
Geneticky podmienené poruchy
Poruchy génov kódujúcich surfaktantové proteíny môžu viesť k závažným respiračným ochoreniam už od narodenia.
- Deficit SP-B: Porucha génu kódujúceho SP-B je spojená s kongenitálnou formou pľúcnej alveolovej proteinózy. Gén pre SP-B je lokalizovaný na 2. chromozóme. Klinicky sa prejavuje progresívnym respiračným zlyhaním u donoseného dieťaťa s röntgenologickými nálezmi ground-glass zatienení alebo vyvinutej fibrózy. Diagnózu možno stanoviť neprítomnosťou SP-B farbenia z tracheálneho aspirátu alebo pľúcnej biopsie. Táto porucha môže spôsobiť chronickú pľúcnu chorobu aj u starších detí.
- Mutácia ABCA3: U niektorých detí s chronickou pľúcnou chorobou a normálnou štruktúrou génov SP-B a -C bola dokázaná mutácia ATP viažuceho kazetového transportéra A3 (ABCA3).
Surfaktantové proteíny SP-A až -D sú súčasťou vrodenej obranyschopnosti pľúc. Vlastnosť povrchovej rozpínavosti pochádza z SP-B a SP-C.
Infekcie dýchacích ciest
Respiračné detské ochorenia, od nádchy až po zápaly pľúc, predstavujú častú príčinu respiračných problémov. Okrem vírusových a bakteriálnych infekcií sem patria aj alergické ochorenia. Každoročne sa predovšetkým v jesenných a zimných mesiacoch zvyšuje výskyt akútnych respiračných ochorení.
Beseda o respiračných ochoreniach u detí s MUDr. JAROSLAVOM FÁBRYM, PHD.
U detí predškolského veku je normálnych 6 až 8 infekcií horných dýchacích ciest za rok, u starších detí a dospelých 2 až 4. Až 90-95 % infekcií je vírusového pôvodu, preto je antibiotická liečba opodstatnená len v menšine prípadov. Riziko bakteriálnej superinfekcie hrozí pri druhej vlne zhoršenia príznakov po počiatočnom zlepšení.
- Akútny zápal hltana (faryngitída) a angína (tonzilitída): Bolesti hrdla, škriabanie, problémy s prehĺtaním, zdurenie lymfatických uzlín.
- Akútny zápal stredného ucha (otitída): Bolesť ucha, porucha sluchu, sekrécia z ucha. U detí je častý kvôli nevyvinutej sluchovej trubici.
- Akútny zápal priedušnice (tracheitída) a priedušiek (bronchitída): Záchvaty kašľa, chrapot, bolesť na hrudi, horúčka.
- Zápal pľúc (pneumónia): Kašeľ, zrýchlený dych, horúčka, bolesť na hrudníku, ťažkosti s dýchaním.
Kľúčovým faktorom pre správnu liečbu je rozlíšenie medzi bakteriálnou a vírusovou infekciou. CRP test (C-reaktívny proteín) môže pomôcť pri rozhodovaní o nasadení antibiotík.
Komplikácie respiračných infekcií
Častými komplikáciami akútnych respiračných ochorení sú:
- Sinusitída: Zápal sliznice prínosových dutín, často vírusového alebo bakteriálneho pôvodu. Prejavuje sa pretrvávajúcou nádchou, bolesťami hlavy, tlakom v oblasti tváre.
- Otitída: Zápal stredného ucha je jednou z najčastejších komplikácií respiračných ochorení u detí.
- Pneumónia: Zápal pľúc, ktorý môže byť závažným následkom respiračnej infekcie.
Syndróm dýchacích ťažkostí novorodencov (RDS)
Syndróm respiračnej tiesne novorodencov (NRDS), známy aj ako syndróm dýchacích ťažkostí novorodencov, je ochorenie postihujúce najmä nedonosené novorodence. Jeho podkladom je funkčná nezrelosť pľúc a nedostatočná tvorba surfaktantu.
Dýchacie ťažkosti sa prejavujú hneď po narodení a ich stupeň je úmerný gestačnému veku novorodenca. Nedostatok surfaktantu vedie k zvýšenému povrchovému napätiu v pľúcach, čo sťažuje dýchanie. Bunky vystielajúce pľúca odumierajú na základe nedostatočného prístupu kyslíka, odlupujú sa a tvoria hyalinové membrány, ktoré bránia výmene kyslíka. Spolu s tvorbou membrán dochádza k opuchu pľúc, čo vyúsťuje do respiračnej nedostatočnosti.
Tvorba surfaktantu sa začína v druhej polovici tehotenstva, približne od 24. až 28. týždňa. Syndróm sa prejavuje zvýšenou frekvenciou dýchania, ťažkosťami pri dýchaní s využitím pomocných svalov, modrastým sfarbením kože a nepokojom alebo nadmernou ospalosťou.
Prevencia a liečba RDS
- Antenatálna prevencia: Podanie kortikosteroidov matke pred očakávaným predčasným pôrodom podporuje tvorbu surfaktantu v pľúcach plodu.
- Liečba u novorodenca: Podanie surfaktantu do priedušnice. V prípade podozrenia na pridruženú infekciu sa podávajú antibiotiká.
- Podporná liečba: Neinvazívna ventilačná podpora (napr. PEEP) a oxygenoterapia. V závažných prípadoch je nevyhnutná umelá pľúcna ventilácia.
Dôsledkom predčasného pôrodu je aj vyššie riziko oneskorenia psychomotorického vývoja alebo mentálnej retardácie, ako aj vyššia incidencia detskej mozgovej obrny.
Liečba akútneho respiračného zlyhania u novorodencov
Cieľom liečby akútneho respiračného zlyhania je korekcia hypoxémie a podpora ventilácie.
- Neinvazívna ventilačná podpora: Často sa využíva pozitívny endexspiračný tlak (PEEP) a/alebo oxygenoterapia s vysokým prietokom.
- Umelá pľúcna ventilácia: V indikovaných prípadoch je nevyhnutná umelá pľúcna ventilácia s nutnosťou intubácie pacienta. Dôležité je predchádzať poškodeniu pľúc umelou ventiláciou, ktoré môže viesť k poškodeniu štruktúry alveol, pľúcnemu edému, zápalu a fibróze. Známymi mechanizmami vedúcimi k tomuto postihnutiu sú barotrauma, volumotrauma, atelektotrauma a biotrauma.
- Farmakologická liečba: V liečbe sa využívajú lieky s bronchodilatačným účinkom súbežne s kauzálnou liečbou príčiny respiračného zlyhania.
- Surfaktant: Podanie surfaktantu predčasne narodenému dieťaťu je kľúčové pri RDS.
- Diuretiká, kortikoidy a bronchodilatanciá: Používajú sa v prípade rozvoja BPD.
- Dlhodobá domáca kyslíková liečba (DDOT): Urýchľuje rast organizmu a dozrievanie pľúc, zlepšuje toleranciu námahy, znižuje riziko pľúcnej hypertenzie a zabraňuje negatívnym dôsledkom hypoxémie na vyvíjajúci sa mozog. Závislosť od DDOT zvyčajne trvá do prvého až druhého roka života.
Prevencia respiračného zlyhania
Prevencia vzniku respiračného zlyhania u novorodencov zahŕňa komplexný prístup:
- Antenatálna liečba a prevencia: Podanie kortikoidov matke pred očakávaným predčasným pôrodom.
- Šetrné ventilačné režimy: Predchádzanie poškodenia pľúc umelou pľúcnou ventiláciou.
- Dôsledná diagnostika a liečba respiračných infekcií: Včasná diagnostika a adekvátna liečba infekcií, správny prístup k febrilitám u detí.
- Podpora zdravého životného štýlu: Podpora fyzickej aktivity a vyváženej stravy bohatej na zeleninu, ovocie a vlákninu.
- Prevencia spánkového apnoe: Včasná identifikácia a liečba spánkového apnoe, ktoré sa najčastejšie vyskytuje u detí vo veku 2 až 10 rokov a prejavuje sa hlasným chrápaním.
Napriek pokrokom v starostlivosti o predčasne narodené deti a zlepšeniu manažmentu respiračných komplikácií v novorodeneckom období predpokladáme pokles výskytu najzávažnejších chronických pľúcnych chorôb, ako je bronchopulmonálna dysplázia. Avšak vzhľadom na schopnosť zachrániť aj deti narodené na hranici životnosti s výrazným stupňom pľúcnej nezrelosti, bude frekvencia výskytu chronických pľúcnych chorôb včasného detského veku pravdepodobne stúpať. V budúcnosti sa očakáva aj lepšia diagnostika geneticky podmienených porúch tvorby surfaktantu.
tags: #novorodenec #respiracne #zlyhanie
