Umenelé oplodnenie a infekcie: Cesta k rodičovstvu s potenciálnymi rizikami
Neplodnosť, definovaná ako neschopnosť otehotnieť po jednom roku správne načasovanej sexuálnej aktivity bez ochrany, sa dotýka miliónov párov po celom svete. V tomto kontexte sa umelé oplodnenie (IVF) stalo pre mnohých nádejou, ktorá otvára cestu k vytúženému rodičovstvu. Avšak, ako pri každom medicínskom zákroku, aj IVF má svoje špecifické riziká a súvislosti, o ktorých je dôležité vedieť. Jedným z často diskutovaných aspektov sú potenciálne infekcie a ich vplyv na plodnosť a úspešnosť liečby.
Kedy navštíviť lekára a aké sú príčiny neplodnosti?
Neplodnosť nie je len problémom jedného partnera, ale celého páru. Preto je dôležité, aby sa k lekárovi dostavili obaja. Vek matky, ale aj otca, hrá kľúčovú úlohu. U mužov sa postupne znižuje kvalita, množstvo a pohyblivosť spermií, zatiaľ čo u žien klesá počet a kvalita oocytov s pribúdajúcim vekom. Napríklad, žena má v 20. týždni tehotenstva približne 6 až 7 miliónov oocytov, pri narodení ich počet klesne na 2 až 3 milióny a v puberte zostane len okolo 300 000. Je zaujímavé, že žena príde o väčšinu oocytov ešte pred dosiahnutím reprodukčného veku, pričom počas každého menštruačného cyklu stratí približne 30 až 50 oocytov.
Príčiny neplodnosti môžu byť rôznorodé a niekedy sa na ne príde až po dlhšom pátraní. Lekári potrebujú získať prehľad o anamnéze páru a vykonať rôzne testy. Medzi informácie, ktoré sa vás budú pýtať, patria: predchádzajúce tehotenstvá a ich výsledky, dĺžka cielenej snahy o otehotnenie, frekvencia pohlavného styku, sexuálne dysfunkcie, minulé a súčasné zdravotné problémy, zamestnanie s potenciálnym vystavením chemickým látkam či škodlivému životnému prostrediu, rodinný výskyt potratov, dedičné poruchy a vrodené chyby, zoznam užívaných liekov (vrátane voľne predajných a bylinkových preparátov), užívanie tabaku, alkoholu a drog, bolesti panvy, predchádzajúce infekcie panvy, nepohodlie pri pohlavnom styku, menštruačné problémy, užívanie antikoncepcie a predchádzajúce liečby neplodnosti.

Spoločenské dôvody neplodnosti sú tiež významné. V súčasnosti pozorujeme trend, kedy sa ženy aj páry čoraz častejšie rozhodujú pre rodičovstvo v neskoršom veku, po vybudovaní kariéry a zabezpečení zázemia. Žiaľ, po 35. roku života u žien klesajú šance na prirodzené otehotnenie.
Najčastejšie príčiny neplodnosti u ženy zahŕňajú:
- Vyšší vek (nad 35 rokov)
- Nadváha alebo podvýživa
- Problémy so štítnou žľazou alebo pankreasom
- Onkologické ochorenia
- Nepriechodné vajíčkovody
- Nepravidelná alebo problematická menštruácia
- Užívanie silných hormonálnych liekov v minulosti
- Neliečené pohlavné choroby a časté zápaly ženských pohlavných orgánov
- Hlien v maternici, ktorý môže brániť spermiám
- Zlé podmienky na uhniezdenie embrya (napr. endometrióza)
- Deficit v produkcii progesterónu corpus luteum
Diagnostika a testovanie plodnosti
Na stanovenie najvhodnejšej liečby je nevyhnutné absolvovať rôzne vyšetrenia. V špecializovaných centrách asistovanej reprodukcie alebo u gynekológa, ktorý sa tejto problematike venuje, sa môžete stretnúť s nasledujúcimi postupmi:
- Testovanie mužských faktorov: Analýza spermií, ktorá sleduje koncentráciu, pohyblivosť, morfológiu spermií, obsah bielych krviniek a okrúhlych buniek. Moderné testy sa zameriavajú aj na integritu DNA spermií.
- Preverovanie ovulačnej funkcie: U žien s pravidelným menštruačným cyklom sa predpokladá ovulácia. Odporúča sa sledovanie plodných dní.
- Hormonálny profil: Odbery krvi na stanovenie hladín rôznych hormónov.
- Testy na ovariálne rezervy: Poskytujú informáciu o počte a kvalite vajíčok, ktoré žena ešte má.
- Testovanie priechodnosti vaječníkov: Invazívne vyšetrenie, ktoré sa vykonáva, ak menej invazívne metódy neposkytli dostatočné informácie.
- Testovanie krčka maternice: Dôležité najmä u žien po biopsii alebo úraze krčka maternice.
- Testy na ochorenia maternice: Najčastejšie ultrazvukové vyšetrenie.
Asistovaná reprodukcia a umelé oplodnenie: Rozdiely a metódy
Umelé oplodnenie (IVF) je len jednou z metód asistovanej reprodukcie, hoci je najčastejšou formou. Asistovaná reprodukcia (AR) zahŕňa širšie spektrum testov, ošetrení a terapií, ktoré pomáhajú párom v snahe o počatie. AR je náročná nielen fyzicky a psychicky, ale aj finančne. Na Slovensku zdravotná poisťovňa na základe verejného zdravotného poistenia hradí najviac 3 cykly AR, pričom podmienkou je vek do 39 rokov.
Medzi hlavné metódy umelého oplodnenia patria:
- IUI (Intrauterinná inseminácia): Lekári vkladajú pripravené spermie do maternice ženy tenkou trubičkou, presne v čase ovulácie.
- IVF (In vitro fertilizácia): Oplodnenie prebieha mimo tela ženy, v laboratórnych podmienkach. Životaschopné embryo sa následne vkladá späť do maternice.
- ICSI (Intracytoplazmatická injekcia spermie): Nadstavba IVF, pri ktorej sa jedna najkvalitnejšia spermia injekčne vstrekne priamo do cytoplazmy zrelého vajíčka.
- PICSI: Metóda podobná ICSI, ktorá však predchádza výber oplodnenia schopných spermií na základe ich väzby na špecifické molekuly v prostredí podobnom ženskému vajíčku.
- GIFT (Gamétový intrafalópový transfer): Jedna z najstarších a najprirodzenejších metód, kde sa vajíčka a spermie prenášajú priamo do vajcovodu.
- PGT (Preimplantačné genetické testovanie): Moderná metóda, ktorá umožňuje skríning embryí na prítomnosť vážnych genetických ochorení, čím sa zvyšuje šanca na výber zdravého embrya.
V súčasnosti rastie aj počet oplodnení pomocou darcovských spermií alebo vajíčok, ako aj počet detí vynosených náhradnými matkami.
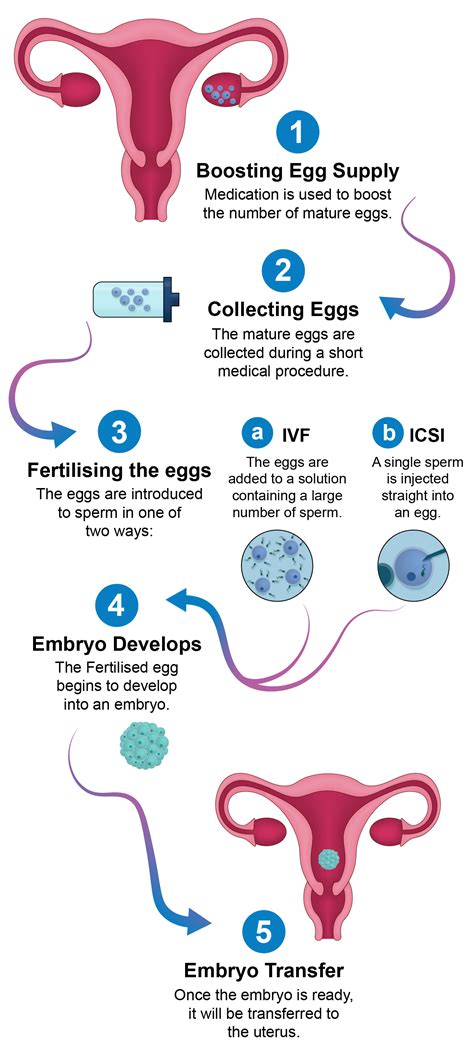
Cyklus IVF: Postup a finančná podpora
Potenciálna matka v rámci IVF cyklu podstupuje stimuláciu ovulácie, ktorá trvá približne 8 až 10 dní. Následne sa odoberú dozreté vajíčka a v laboratóriu sa spoja so spermiami partnera alebo darcu. Životaschopné embryo sa potom vkladá späť do maternice.
Zdravotná poisťovňa prepláca časť nákladov na IVF v prípade, ak sú príčinou neplodnosti:
- Chýbajúce alebo nezvratne poškodené vajíčkovody (okrem stavov po sterilizácii alebo umelom prerušení tehotenstva).
- Endometrióza alebo nezvratné poškodenie vaječníkov (ak nie je následkom umelého prerušenia tehotenstva).
- Idiopatická sterilita (neúspešne liečená 1 rok v špecializovanom zariadení).
- Mužský faktor sterility (absencia spermií, znížená pohyblivosť, ejakulačné dysfunkcie, ochorenia po chemoterapii alebo úrazoch).
- Imunologické príčiny sterility.
- Riziko dedičného ochorenia u dieťaťa.
- Endokrinné príčiny sterility.
- Problémy so štítnou žľazou.
Union zdravotná poisťovňa napríklad nevyžaduje predchádzajúci súhlas s úhradou liečby, ak je vykonávaná na Slovensku a zdravotný stav pacienta spĺňa kritériá.
Riziká spojené s umelým oplodnením
Ako každý medicínsky zásah, aj IVF liečba má svoje riziká. Vďaka pokroku v medicíne sa však úspešnosť aj bezpečnosť liečby neustále zlepšujú.
- Hyperstimulačný syndróm (OHSS): Ide o nadmernú reakciu vaječníkov na hormonálnu stimuláciu. Prejavuje sa bolesťou v podbruší, nadúvaním, nevoľnosťou, vracaním alebo hnačkou. S modernými stimulačnými preparátmi sa riziko OHSS výrazne znížilo a vyskytuje sa len vo zlomku percenta prípadov. V závažných prípadoch môže vyžadovať hospitalizáciu a intenzívnu liečbu. Komplikácie môžu zahŕňať hromadenie tekutín v brušnej a hrudnej dutine, poruchy elektrolytovej rovnováhy, vznik krvných zrazenín, zlyhanie obličiek, torziu vaječníkov či krvácanie.
- Riziká spojené s odberom vajíčok: Odber vajíčok (punkcia) prebieha v celkovej anestézii. Anestézia má svoje známe riziká. Samotný zákrok pomocou punkčnej ihly môže vo výnimočných prípadoch spôsobiť krvácanie, infekciu, prasknutie folikulu alebo poranenie brušnej dutiny či okolitých orgánov (močový mechúr, črevá).
- Infekcia panvy: Je menej častá, ale môže sa vyskytnúť po odbere vajíčok alebo transfere embrya, ak sa do panvovej dutiny dostanú baktérie. Lieči sa antibiotikami, v závažných prípadoch môže byť potrebná hospitalizácia alebo chirurgický zákrok.
- Psychologický stres: Páry, ktoré podstupujú liečbu neplodnosti, často zažívajú zvýšené psychické napätie. Úspech sa nemusí dostaviť hneď po prvom pokuse, preto je dôležitá trpezlivosť a vzájomná podpora. Empatický personál kliniky môže byť v tomto procese veľkou oporou.
- Viacpočetné tehotenstvo: Pri AR je vyššie riziko viacpočetného tehotenstva, čo je spojené aj s vyšším rizikom komplikácií. Z tohto dôvodu sa často transferujú maximálne dve embryá.
- Mimomaternicové tehotenstvo: Po IVF je asi 2% riziko mimomaternicového tehotenstva, čo je dvojnásobok oproti bežnej populácii. Faktory prispievajúce k tomuto riziku môžu zahŕňať poškodenie vajíčkovodov alebo endometriózu.
IVF, indukcia a ďalšie riziká a vedľajšie účinky
Vplyv infekcií na plodnosť a umelé oplodnenie
Niektoré infekcie, najmä tie, ktoré sa týkajú reprodukčného systému, môžu významne ovplyvniť plodnosť. Bakteriálna vaginóza, bežné ochorenie postihujúce ženy vo veku 15 až 44 rokov, spôsobuje nerovnováhu baktérií v pošve. U tehotných žien s týmto problémom je vyššie riziko potratu a predčasného pôrodu.
Zaujímavé zistenia priniesla štúdia univerzity v Aarhuse v Dánsku, ktorá naznačila, že abnormálne hladiny baktérií v pošve môžu ovplyvniť úspešnosť IVF. Výskumníci analyzovali ženy podstupujúce IVF a zistili, že tie s abnormálnou bakteriálnou rovnováhou mali nižšiu pravdepodobnosť otehotnenia. Konkrétne, v štúdii 84 130 žien, ktoré podstúpili IVF, 35 % otehotnelo, zatiaľ čo len 9 % žien s abnormálnou úrovňou bakteriálnej vaginózy dosiahlo tehotenstvo.
Bakteriálna vaginóza je spojená aj s vyššou pravdepodobnosťou získania sexuálne prenosných infekcií (chlamýdie, kvapavka, herpes, HIV), ako aj s panvovým zápalovým ochorením, ktoré môže viesť k neplodnosti. Okrem toho, výtok a zápach spojené s vaginálnou nerovnováhou môžu negatívne ovplyvniť psychickú pohodu ženy, čo pri snahe otehotnieť nepomáha. Preto sa odporúča, aby sa bakteriálna vaginóza stala bežnou súčasťou gynekologických prehliadok a testovania u žien, ktoré sa snažia otehotnieť.
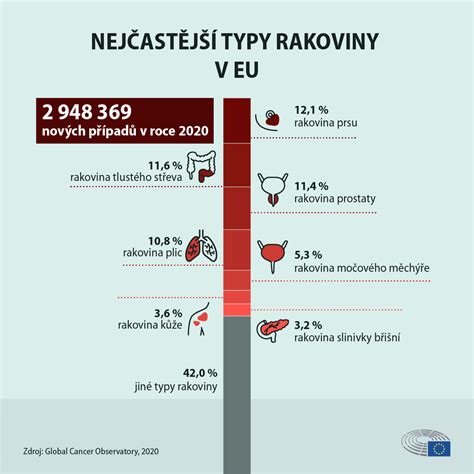
Riziko rakoviny u detí počatých umelým oplodnením
V minulosti sa objavili obavy z možnej súvislosti medzi IVF a vyššou chorobnosťou detí, ktoré sa takto narodili. Hoci boli tieto tvrdenia spochybňované, novšie rozsiahle štúdie priniesli znepokojivé výsledky. Ukázalo sa, že deti počaté IVF majú až o tretinu vyššiu pravdepodobnosť vzniku detskej rakoviny. Konkrétne, riziko leukémie je vyššie o 65 % a riziko rakoviny mozgu a centrálneho nervového systému o 88 %.
Štúdie naznačujú, že IVF môže zmeniť spôsob, akým sú gény odovzdávané z rodičov na dieťa. Tieto zmeny môžu byť spôsobené rôznymi aspektmi liečby, ako je vystavenie vysokým dávkam hormónov, príprava spermií, mrazenie embryí, podmienky ich rastu a neskoré vloženie do maternice. Existuje však aj možnosť, že samotná neplodnosť rodičov, a nie liečba, môže hrať úlohu.
Český lekár Miloš Černý poukázal na to, že štúdie zo severnej Európy naznačujú mierne zvýšenie rizika, ale čísla sú malé (napr. 14-15 prípadov z 10 000 detí oproti 10 z 10 000). Upozornil, že z takto malých rozdielov je ťažké vyvodzovať jednoznačné závery. Napriek tomu, niektoré zdroje uvádzajú, že nebezpečenstvo zhubného bujnenia je u detí zo skúmavky až o 42 % vyššie. Odborníci však zdôrazňujú, že nie je to samotný spôsob oplodnenia, ale skôr súvisiace faktory, ako predčasný pôrod a dýchacie problémy dieťaťa po narodení, ktoré môžu zvyšovať toto riziko. Pred začatím IVF liečby sa odporúča vyšetrenie pŕs, gynekologická prehliadka a onkocytologický ster z krčka maternice.
Cesta vpred: Vedecké poznatky a individuálny prístup
Hoci sa IVF stalo bežnou súčasťou modernej medicíny a prinieslo radosť mnohým rodinám, je dôležité, aby páry boli plne informované o všetkých potenciálnych rizikách a súvislostiach. Svetová zdravotnícka organizácia (WHO) vydala nové usmernenia k prevencii, diagnostike a liečbe neplodnosti, ktoré zdôrazňujú potrebu venovať tejto téme väčšiu pozornosť a zabezpečiť rovnaký prístup k starostlivosti. Liečba by mala byť postupná, založená na vedeckých dôkazoch a mala by zohľadňovať aj duševné zdravie pacientov.
Napriek existujúcim rizikám, moderná medicína dokáže vo väčšine prípadov situáciu aspoň čiastočne zvrátiť alebo obísť vhodnou liečbou. Približne 70-80 % párov s diagnostikovanou neplodnosťou má reálnu šancu na dosiahnutie tehotenstva. Dôležitá je úprava životného štýlu - vyvážená strava, obmedzenie alkoholu a fajčenia, udržiavanie primeranej hmotnosti a pravidelný pohyb - ktoré môžu významne zvýšiť šancu na otehotnenie. Minimalizovanie kontaktu so škodlivými chemikáliami a život v prostredí s nižšou úrovňou znečistenia sú tiež kľúčové.
V konečnom dôsledku, rozhodnutie o podstúpení liečby neplodnosti je individuálne a malo by byť založené na dôkladných informáciách, konzultáciách s odborníkmi a zohľadnení všetkých aspektov - medicínskych, psychologických aj finančných.
tags: #umele #oplodnenie #infekcie
