Cesta k rodičovstvu: Podrobný sprievodca asistovanou reprodukciou
Počatie dieťaťa je pre mnohé páry prirodzeným procesom, no pre iných sa stáva dlhou a emocionálne náročnou cestou. V situáciách, kedy prirodzené počatie zlyháva, prichádza na rad asistovaná reprodukcia - súbor moderných medicínskych metód, ktoré ponúkajú nádej na splnenie sna o vlastnom dieťati. Tento článok sa zameriava na proces in vitro fertilizácie (IVF), od úvodnej konzultácie až po tehotenský test, s dôrazom na hormonálnu stimuláciu, odber vajíčok, oplodnenie, kultiváciu embryí a ich následný prenos do maternice.
Čo je to umelé oplodnenie a prečo sa vykonáva?
Umelé oplodnenie, presnejšie in vitro fertilizácia (IVF), je medicínsky proces, pri ktorom sa oplodnenie vajíčka spermiou realizuje mimo tela ženy, v laboratórnych podmienkach. Ide o jednu z najúspešnejších metód asistovanej reprodukcie, ktorá je určená pre páry, ktorým sa nedarí otehotnieť prirodzenou cestou. Dôvody neplodnosti môžu byť rôznorodé, zahŕňajú problémy na strane ženy (napr. poškodené vajíčkovody, poruchy ovulácie, endometrióza) aj na strane muža (nízky počet spermií, ich znížená pohyblivosť alebo morfológia), či kombináciu oboch faktorov. Podľa definície WHO sa za neplodný považuje pár, ktorý nedosiahol tehotenstvo do jedného roka pravidelného nechráneného pohlavného styku.

Metódy asistovanej reprodukcie: Od základov k pokročilým technikám
Asistovaná reprodukcia zahŕňa viacero postupov, pričom IVF je jednou z nich. Je dôležité rozlišovať medzi pojmami:
- Asistovaná reprodukcia: Zastrešujúci pojem pre všetky metódy, ktoré pomáhajú párom prekonať prekážky brániace prirodzenému oplodneniu.
- Umelé oplodnenie (IVF - in vitro fertilizácia): Proces, pri ktorom sa vajíčka a spermie oplodnia v laboratóriu.
- ICSI (Intracytoplazmatická injekcia spermie): Pokročilejšia metóda IVF, pri ktorej sa jedna spermia priamo vpraví do vajíčka pomocou mikromanipulácie. Používa sa najmä pri závažných problémoch s kvalitou spermií.
- Inseminácia (vnútromaternicová inseminácia - IUI): Menej invazívna metóda, pri ktorej sa pripravený ejakulát partnera (AIH) alebo darcu (AID) vstrekne priamo do maternice ženy v čase ovulácie. Cieľom je skrátiť cestu spermií k vajíčku. Úspešnosť jedného pokusu sa pohybuje okolo 12-15 %.
IUI vs IVF - Know What's Best for You - Dr Lora Shahine
Legislatívne a vekové obmedzenia na Slovensku
Na Slovensku legislatíva stanovuje určité podmienky pre podstúpenie asistovanej reprodukcie. Umelé oplodnenie sa neumožňuje žene bez partnera, pričom partner musí uznať otcovstvo. Pre páry, ktorých liečba je hradená zdravotnou poisťovňou, platí vekové obmedzenie pre ženu do 39 rokov a 365 dní, čo umožňuje maximálne tri cykly IVF. Ak si pár hradí liečbu sám, vekové obmedzenie nie je striktne stanovené. V prípade, že pár plánuje rodičovstvo vo vyššom veku, existuje možnosť uchovania "mladých a zdravých" vajíčok.
Priebeh IVF cyklu: Od konzultácie po tehotenský test
Celý cyklus IVF zvyčajne trvá približne 4 až 6 týždňov a zahŕňa niekoľko kľúčových etáp:
1. Úvodná konzultácia a plánovanie liečby
Prvým krokom je osobná konzultácia s lekárom špecialistom na reprodukčnú medicínu. Po dôkladnom zhodnotení anamnézy, zdravotného stavu a výsledkov vstupných vyšetrení lekár navrhne najvhodnejšiu metódu liečby, či už ide o insemináciu alebo IVF. Spoločne s párom sa dohodne na konkrétnom stimulačnom protokole.
2. Hormonálna stimulácia vaječníkov
Cieľom tejto fázy je stimulovať vaječníky tak, aby dozrelo viacero vajíčok naraz. V prirodzenom cykle dozrieva zvyčajne len jedno. Stimulácia prebieha pomocou hormonálnych injekcií, ktoré si pacientka aplikuje sama doma podľa presného rozpisu.
- Typy stimulačných protokolov: Existujú rôzne protokoly, ktoré sa delia najmä podľa dĺžky na dlhé a krátke. Krátke protokoly sú často preferované kvôli menšiemu riziku nežiaducich účinkov a kratšiemu trvaniu. V klinikách GYNCARE sa v podstatnej väčšine stimulácií využívajú práve kratšie protokoly. Protokoly sa prispôsobujú individuálnym potrebám každej pacientky.
- Podávanie liekov: Hormonálna stimulácia sa zvyčajne začína na 2. až 3. deň menštruačného cyklu a trvá približne 8 až 10 dní. Lieky ako Folitropín alfa (obsahujúci FSH - folikuly stimulujúci hormón) sa podávajú v rôznych dávkach v závislosti od reakcie vaječníkov. Dávkovanie sa upravuje na základe pravidelných ultrazvukových kontrol a hormonálnych vyšetrení z krvi, ktoré sledujú rast folikulov a výšku sliznice maternice.
- Monitorovanie: Počas stimulácie sú nevyhnutné pravidelné kontroly v centre, zvyčajne dve až štyri. Tieto kontroly umožňujú lekárovi sledovať odpoveď vaječníkov, ako aj hormonálne ukazovatele v krvi.
- Potlačenie ovulácie: V niektorých protokoloch sa používajú GnRH analógy (agónisti alebo antagonisti) na potlačenie prudkého nárastu luteinizačného hormónu (LH) a kontrolu jeho hladín, čím sa zabráni predčasnej ovulácii.
- Indukcia finálneho dozretia: Keď folikuly dosiahnu optimálnu veľkosť, podáva sa posledná injekcia, zvyčajne obsahujúca ľudský choriogonadotropín (hCG) alebo rekombinantný ľudský choriogonadotropín alfa (r-hCG). Táto injekcia zabezpečí záverečné dozretie vajíčok a pripraví ich na odber. Podáva sa 35-36 hodín pred plánovaným odberom.
3. Odber vajíčok (OPU - Oocyte Pick-Up)
Odber vajíčok sa vykonáva približne 12. až 14. deň menštruačného cyklu, v krátkodobej celkovej anestézii. Zákrok prebieha cez pošvu, pomocou špeciálnej punkčnej ihly pod ultrazvukovou kontrolou. Trvá zvyčajne do 15 minút. Po zákroku pacientka zostáva na oddelení 2 až 3 hodiny na pozorovanie.
4. Oplodnenie vajíčok v laboratóriu
V deň odberu vajíčok partner odovzdá ejakulát. Vzorka spermií sa spracuje a následne sa použije na oplodnenie získaných vajíčok. Oplodnenie môže prebehnúť dvoma hlavnými metódami:
- Klasická metóda IVF: K vajíčkam sa pridá vzorka spermií, ktoré samé prenikajú do ich obalu, podobne ako pri prirodzenom počatí. Táto metóda je vhodná pri dobrom spermiograme partnera.
- ICSI (Intracytoplazmatická injekcia spermie): Pri tejto metóde sa pomocou špeciálneho prístroja a tenkej ihly zavedie jednotlivá spermia priamo do vajíčka pod mikroskopickou kontrolou. ICSI sa odporúča pri zhoršených výsledkoch spermiogramu.
Na druhý deň po oplodnení embryológovia skontrolujú, koľko vajíčok sa úspešne oplodnilo.
5. Kultivácia embryí
Oplodnené vajíčka (embryá) sa následne uložia do inkubátora, kde sa ich vývoj sleduje.
- Štandardná kultivácia: Trvá 48 hodín (do 3. dňa vývoja).
- Predĺžená kultivácia (do štádia blastocysty): Trvá 5 až 6 dní. V tomto štádiu embryo opúšťa svoj obal a je pripravené na uhniezdenie v maternici. Embryá, ktoré dosiahnu štádium blastocysty, majú vyššiu pravdepodobnosť úspešného uhniezdenia a tehotenstva. Predĺžená kultivácia je nevyhnutná aj v prípade záujmu o preimplantačné genetické vyšetrenie (PGT), pretože vzorku na vyšetrenie je možné odobrať až v štádiu blastocysty. Špeciálne inkubátory so zabudovanou kamerou (tzv. EmbryoScope) umožňujú priebežné sledovanie vývoja embryí bez nutnosti ich vyberania z inkubátora, čo prispieva k lepšiemu výberu najperspektívnejšieho embrya.
- Zastavenie vývoja: Vývoj niektorých embryí sa môže počas kultivácie zastaviť z rôznych, najmä genetických príčin. Pri prirodzenom počatí by k uhniezdeniu v takomto prípade nedošlo.
6. Embryotransfer (ET)
Prenos embrya do maternice sa zvyčajne vykonáva na 3. alebo 5. deň kultivácie.
- Postup: Ide o krátky (menej ako 5 minút), neinvazívny a bezbolestný zákrok. Embryo sa pomocou tenkého katétra zavedie cez krčok maternice priamo do dutiny maternice, pod ultrazvukovou kontrolou.
- Počet embryí: Preferovaným štandardom je prenos jedného, najperspektívnejšieho embrya, aby sa znížilo riziko viacplodovej gravidity.
- Kryokonzervácia: Zvyšné kvalitné embryá, ktoré nie sú použité na transfer, sa môžu zamraziť (vitrifikovať) a uchovať na neskoršie použitie v prípade potreby ďalších vkladov (kryoembryotransfer). Mrazia sa len embryá s potenciálom prežiť rozmrazenie, ideálne v štádiu blastocysty.
7. Luteálna podpora a tehotenský test
Po embryotransfere nasleduje obdobie čakania, počas ktorého sa podáva podporná hormonálna liečba (najčastejšie progesterón) na zvýšenie pravdepodobnosti uhniezdenia embrya a úspešného tehotenstva.
- Čakanie na výsledok: Týchto 10 až 14 dní môže byť pre páry emocionálne náročných. Odporúča sa vyplniť si tento čas nenáročnými aktivitami a vyhýbať sa stresu.
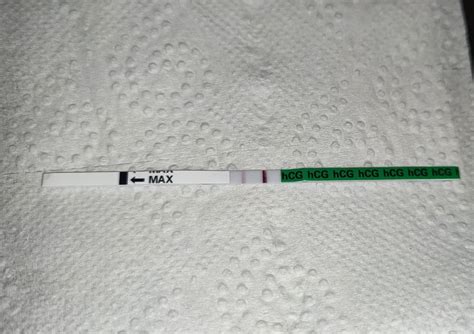
- Tehotenský test: Na 14. deň po vklade embrya sa vykonáva tehotenský test, najčastejšie stanovením hladiny tehotenského hormónu (hCG) v krvi. Skôr by výsledky mohli byť skreslené hormonálnou liečbou.
- Sledovanie tehotenstva: V prípade pozitívneho výsledku sa tehotenstvo asistovanou reprodukciou zo začiatku starostlivo sleduje v centre asistovanej reprodukcie, až do potvrdenia srdcovej akcie plodu. Následne sa žena vracia do starostlivosti svojho registrujúceho gynekológa.
Špecifické protokoly: Soft IVF a Natívny IVF
Okrem štandardného IVF cyklu existujú aj modifikované postupy:
- Soft IVF cyklus: Využíva nižšie dávky liekov na hormonálnu stimuláciu a môže mať kratšiu dobu trvania. Je vhodný pre pacientky so zvýšeným rizikom hyperstimulačného syndrómu (OHSS) alebo pre tie, ktoré zle reagujú na štandardnú stimuláciu. Niekedy si pacienti volia soft cyklus z osobných dôvodov, ak nechcú kryokonzervovať embryá. Pravdepodobnosť úspešného cyklu sa udáva okolo 15-17 %.
- Natívny IVF cyklus: Pri tomto protokole sa nepodáva žiadna hormonálna stimulácia. Lekár sleduje vývoj folikulov počas prirodzeného cyklu pacientky. Zvyčajne dozrieva iba jedno vajíčko, preto sa odber nevykonáva v celkovej anestézii. Vzhľadom na nízky počet získaných vajíčok je pravdepodobnosť úspechu nižšia ako pri klasickom IVF. Natívny cyklus sa odporúča zriedkavo, najčastejšie u pacientiek, u ktorých bežná stimulácia nemá efekt.
Lieky a ich úloha v IVF
Hormonálna stimulácia je kľúčovou súčasťou IVF. Okrem Folitropínu alfa a hCG sa môžu používať aj iné lieky:
- Lutropín alfa: Používa sa v kombinácii s FSH u žien s deficienciou LH a FSH na podporu vývoja folikulov.
- GnRH analógy (agonisti/antagonisti): Používajú sa na reguláciu hormonálneho cyklu a predchádzanie predčasnej ovulácii.
- Progesterón: Podáva sa po embryotransfere na podporu sliznice maternice a udržanie tehotenstva.
Folitropín alfa - detailnejší pohľad
Folitropín alfa je rekombinantný folikuly stimulujúci hormón (FSH), ktorý sa používa na stimuláciu vaječníkov. Jeho denné dávky, režimy podávania a monitorovanie liečby sa zvyčajne nelíšia od postupov s urinárnym FSH. Klinické štúdie však ukázali, že pacienti potrebujú v priemere nižšiu kumulatívnu dávku a kratšie trvanie liečby s Folitropínom alfa.
- Dávkovanie a podávanie: Bežne sa začína s dávkou 75 až 150 IU FSH denne, s možným navýšením o 37,5 alebo 75 IU v 7-dňových alebo 14-dňových intervaloch na dosiahnutie adekvátnej odpovede. Liečba sa prispôsobuje individuálnej odpovedi pacientky, sledovanej ultrazvukom a hladinami estrogénov. Maximálna denná dávka zvyčajne nepresahuje 225 IU FSH.
- Kombinácia s inými liekmi: Súbežné podávanie s klomiféncitrátom môže zosilňovať folikulárnu odpoveď. Pri použití GnRH analógov môže byť potrebné zvýšiť dávku Folitropínu alfa na dosiahnutie adekvátnej odpovede.
- Dôležité upozornenia: Liečba gonadotropínmi vyžaduje osobitný prístup lekára a dostupnosť monitorovacích zariadení. Bezpečné a efektívne používanie si vyžaduje pravidelné sledovanie odpovede vaječníkov ultrazvukom a meranie hladiny estradiolu. Reakcia pacientov na FSH je variabilná. Pacienti s porfýriou alebo rodinnou anamnézou porfýrie si vyžadujú dôkladné sledovanie.
Riziká a vedľajšie účinky hormonálnej stimulácie
Najčastejším rizikom spojeným s hormonálnou stimuláciou je Ovariálny hyperstimulačný syndróm (OHSS).
- Príčiny a prejavy: OHSS je nadmerná reakcia vaječníkov na hormonálnu stimuláciu. Prejavuje sa bolesťou v podbrušku, zväčšením vaječníkov, tvorbou voľnej tekutiny v brušnej dutine (a v ťažkých prípadoch aj v hrudnej dutine), zahusťovaním krvi, zníženou tvorbou moču a zvýšeným rizikom krvných zrazenín. Príčina nie je úplne objasnená, ale súvisí s intenzívnou stimuláciou vaječníkov a účinkom hCG a LH. Príznaky sa zvyčajne objavia do týždňa po aplikácii injekcií alebo po odbere vajíčok.
- Závažnosť a liečba: OHSS sa môže vyskytnúť v miernej alebo závažnej forme. Mierne prípady zvyčajne ustúpia samé, s podporou dostatočného príjmu tekutín a bielkovín. Závažné prípady si vyžadujú hospitalizáciu, intenzívnu infúznu liečbu a v krajných prípadoch aj chirurgický zákrok (napr. pri torzii vaječníkov). Závažný OHSS je zriedkavý, ale môže ohroziť život ženy.
- Prevencia: Dodržiavanie odporúčaných dávok, starostlivé monitorovanie liečby a spolupráca s kvalitnými odborníkmi pomáhajú minimalizovať riziko OHSS. V prípade nadmernej odpovede vaječníkov sa liečba môže ukončiť a hCG nepodať.
Životný štýl a psychická pohoda počas IVF
Okrem medicínskych postupov zohráva dôležitú úlohu aj životný štýl a psychická pohoda páru:
- Výživa a doplnky: Odporúča sa užívanie komplexných prenatálnych vitamínov, kyseliny listovej (aspoň mesiac pred stimuláciou) a vitamínu D. Pre partnera sú vhodné vitamínové preparáty na zlepšenie kvality spermií. Dostatok spánku je tiež kľúčový.
- Fajčenie a alkohol: Fajčenie je nevhodné pre oboch partnerov. Primerané pitie alkoholu počas stimulácie nie je zakázané a môže pomôcť znížiť stres, ale nadmerná konzumácia je nevhodná. Káva by sa mala piť s mierou.
- Pohlavný styk: Koncom stimulácie, približne 5-6 dní pred odberom vajíčok a niekoľko dní po ňom, sa odporúča obmedziť pohlavný styk s ejakuláciou do pošvy kvôli citlivosti vaječníkov a možnej iritácii krčka maternice.
- Fyzická aktivita: Slnenie, solárium, sauny a horúce kúpele sa neodporúčajú, najmä ku koncu stimulácie a po embryotransfere. Kúpanie v bazénoch sa tiež nemusí odporúčať.
- Cestovanie: Krátke lety sú zvyčajne akceptovateľné, dlhé lety, najmä medzikontinentálne, sa krátko po embryotransfere neodporúčajú.
- Kontakt s chorými: Je vhodné vyhýbať sa ľuďom s akútnym infekčným ochorením, pretože aj bežná chrípka môže skomplikovať priebeh liečby.
- Psychická podpora: Pozitívne myslenie, viera v úspech, ale aj pripravenosť na možný neúspech sú dôležité. Podpora partnera, otvorené rozhovory a venovanie sa nenáročným aktivitám môžu pomôcť zvládnuť stres. Je dôležité dať priestor všetkým emóciám a neobviňovať sa v prípade neúspechu.

Výzvy a nádej
Cesta asistovanej reprodukcie nie je vždy jednoduchá. Úspešnosť liečby sa pohybuje v priemere okolo 40 % na jeden cyklus, pričom závisí od mnohých faktorov, ako je vek ženy, príčina neplodnosti a jej dĺžka. Aj keď sa niekedy veci nevyvíjajú podľa predstáv, je dôležité nevzdávať sa svojho sna. Existujú aj ďalšie možnosti, ako napríklad testy receptivity endometria (beREADY, EndomeTRIO) na presné stanovenie implantačného okna, alebo v prípade potreby liečba s využitím darovaných pohlavných buniek.
Každý pár je individuálny a priebeh liečby sa môže líšiť. Dôležitá je otvorená komunikácia s lekárom, dôvera v medicínsky tím a v neposlednom rade aj sila a vytrvalosť samotných budúcich rodičov.
