Cesta k rodičovstvu: Komplexný pohľad na umelé oplodnenie (IVF)
Snom o vlastnej rodine a dieťati sníva takmer každý človek. Hoci sa počatie potomka môže zdať ako jedna z najprirodzenejších vecí na svete, realita je pre mnohé páry iná. Až 1 z 6 párov sa v súčasnosti stretáva s problémom neplodnosti, pričom u 17 % párov ide o vážne poruchy plodnosti. V takýchto situáciách sa páry často obracajú na centrá asistovanej reprodukcie, kde im môže pomôcť umelé oplodnenie, známe aj ako in vitro fertilizácia (IVF). Od svojho vzniku koncom 20. storočia pomohlo IVF na celom svete k narodeniu miliónov zdravých detí, čím prekonal neplodnosť u mnohých párov.
IVF: Proces krok za krokom
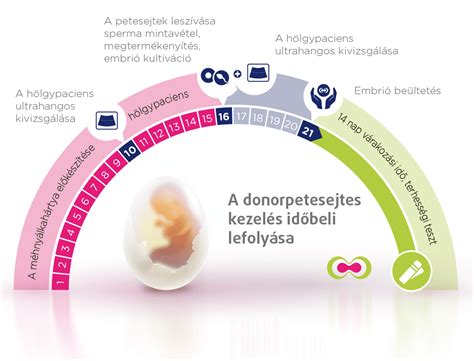
IVF je komplexný proces, ktorý zahŕňa získavanie vajíčok z vaječníkov a ich manuálne spájanie so spermiami v laboratórnych podmienkach. Celý proces trvá v priemere štyri až šesť týždňov a je účinnou formou technológie asistovanej reprodukcie (ART).
Úvodná konzultácia a vyšetrenia: Pred začatím liečby IVF je nevyhnutné dôkladné lekárske vyšetrenie a testy plodnosti, ktoré musia absolvovať obaja partneri. U žien ide štandardne o hormonálne, imunologické a ultrazvukové vyšetrenie.
Hormonálna stimulácia vaječníkov: Počas každého prirodzeného cyklu u žien v reprodukčnom období dozrieva skupina vajíčok, no len jedno sa stáva dostatočne zrelým na ovuláciu. V rámci IVF cyklu pacientka užíva injekčné hormonálne lieky, aby podporila súčasné a úplné dozrievanie celej skupiny vajíčok. Cieľom je získať oveľa viac vajíčok ako v prirodzenom cykle, čím sa zvyšuje šanca na úspešné oplodnenie. Hormonálna príprava môže trvať od 8 dní až po 5 týždňov, pričom pacientka dostáva od lekára presný rozpis liečby a dennú dobu podávania injekcií. Počas stimulácie vaječníkov sú potrebné pravidelné kontroly v centre (2-4), kde sa ultrazvukom a hormonálnymi ukazovateľmi z krvi sleduje odpoveď vaječníkov na stimuláciu. S určitým diskomfortom na konci stimulácie, ako je zadržiavanie vody, nafúknutie bruška a pobolievanie v oblasti vaječníkov, treba počítať.
Aplikácia hCG (spúšťacia injekcia): Aby sa zabezpečilo, že vajíčka budú v čase odberu zrelé v čo najväčšom počte, pacientka si 35-36 hodín pred odberom aplikuje preparát hCG.
Odber vajíčok: Tento zákrok prebieha v krátkej celkovej anestézii a trvá 5-15 minút. Pomocou ultrazvuku sa do vaječníka cez pošvu zavedie tenká ihla, ktorou sa z folikulov odsáva tekutina spolu s vajíčkami. Po zákroku pacientka zostáva 2-2,5 hodiny sledovaná v zobúdzacej izbe.
Odber spermií: Najčastejšie prebieha v rovnaký deň ako odber vajíčok v tzv. odberovej miestnosti v centre asistovanej reprodukcie. V súčasnosti už neplatí, že v deň odberu vajíčok musí byť u muža dodržaná 4-5 dňová pohlavná abstinencia; niektoré štúdie naznačujú, že skrátenie obdobia od poslednej ejakulácie na 2 dni môže zlepšiť výsledky IVF.
Oplodnenie vajíčok: Po úspešnom odbere vajíčok a spermií sa vajíčka oplodnia v embryologickom laboratóriu. Embryológ sa pokúsi oplodniť všetky zrelé vajíčka. Pri ťažších formách mužskej neplodnosti sa často využíva metóda ICSI (intracytoplazmatická injekcia spermie do vajíčka), pri ktorej sa jedna spermia vpravená do vajíčka pomocou mikroihly pod špeciálnym mikroskopom.
Kultivácia embryí: Oplodnené vajíčka sa ďalej kultivujú v laboratórnych podmienkach, ktoré čo najlepšie imitujú prostredie maternice. Tento proces trvá dva až tri dni, pričom v priemere 50 % oplodnených embryí postúpi do štádia vhodného na prenos do maternice.
Embryotransfer: Prenos embrya do maternice sa realizuje na 3. až 6. deň od odberu vajíčok. V prípade transferu už predtým mrazeného embrya hovoríme o kryoembryotransfere (KET). Na embryotransfer sa pár dostaví v dohodnutom čase. Po príchode a podpísaní súhlasov sa s embryológom dohodne na počte prenášaných embryí. Štandardne sa prenáša jedno najprospektívnejšie embryo, zvyšné sa s povolením páru mrazia. Samotný výkon trvá zvyčajne do 1 minúty a nie je bolestivý, nevyžaduje anestéziu. Po transfere je vhodné odpočívať a vyhýbať sa fyzickej námahe.
Tehotenský test a potvrdenie tehotenstva: Približne 10 až 14 dní po embryotransfere sa tehotenstvo potvrdí stanovením hladiny hCG z krvi. Krvný test je spoľahlivejší ako tehotenský test z moču, ktorý môže byť vplyvom liekov skreslený. Po potvrdení tehotenstva nasleduje ultrazvuková kontrola po troch týždňoch, pri ktorej sa zisťuje správne uloženie embrya v maternici.
Riziká a komplikácie IVF
Hoci IVF je mimoriadne úspešná metóda, rovnako ako pri všetkých lekárskych postupoch, aj tu existujú určitá rizika a možné komplikácie. Závažné komplikácie sú však zriedkavé.
Ovariálny hyperstimulačný syndróm (OHSS): Tento syndróm môže vzniknúť ako reakcia na hormonálne injekcie na stimuláciu vaječníkov. Prejavuje sa bolesťami brucha, nafukovaním, nevoľnosťou, vracaním a hnačkami, ktoré trvajú asi týždeň. Ak dôjde k otehotneniu, príznaky môžu pretrvávať aj niekoľko týždňov. Dostatočný príjem tekutín je najlepšou prevenciou a liečbou OHSS.
Bolesti panvy a brucha: Mierna až stredná bolesť panvy a brucha je bežná po odbere vajíčok.
Poranenie okolitých orgánov: Pri odbere vajíčok existuje malé riziko poranenia orgánov v blízkosti vaječníkov, ako sú močový mechúr, črevá alebo cievy.
Infekcia panvy: Infekcia panvy po odbere vajíčok alebo prenose embrya je menej častá, ale možná. Môže vzniknúť vtedy, keď sa počas vpichu dostanú baktérie do panvovej dutiny. Príznaky zahŕňajú horúčku, bolesť panvy, abnormálny vaginálny výtok a celkovú nevoľnosť. Zvyčajne sa lieči antibiotikami, v závažných prípadoch môže byť potrebná hospitalizácia alebo chirurgický zákrok.
Mimomaternicové tehotenstvo: V približne 2 % prípadov po IVF môže dôjsť k mimomaternicovému tehotenstvu, kedy sa oplodnené vajíčko usídli mimo maternice.
Viacpočetné tehotenstvá: Vzhľadom na prenos viacerých embryí s cieľom zvýšiť šancu na úspech sú viacpočetné tehotenstvá pri IVF bežnejšie. Faktory prispievajúce k tomuto zvýšenému riziku môžu zahŕňať existujúce poškodenie vajíčkovodov, zápalové ochorenie panvy alebo endometriózu.
Riziko vrodených chýb: Napriek obavám, umelé oplodnenie samo o sebe nezvyšuje významne riziko vrodenej chyby u dieťaťa v porovnaní s prirodzeným počatím. Avšak, faktory spojené s neplodnosťou párov, ktoré podstupujú IVF (ako je vyšší vek matky alebo existujúce zdravotné problémy), môžu byť spojené s mierne zvýšeným rizikom.
Faktory ovplyvňujúce úspešnosť IVF
Úspešnosť IVF je individuálna a závisí od mnohých faktorov.
Vek: Vek je jedným z najsilnejších faktorov úspechu IVF. U žien nad 40 rokov sa miera úspešnosti IVF výrazne znižuje.
Príčiny neplodnosti: Existujúce zdravotné problémy, poškodenie vajíčkovodov, zápalové ochorenia panvy či endometrióza môžu ovplyvniť úspešnosť liečby.
Životný štýl: Pred začatím IVF cyklu je dôležité upraviť životný štýl. Odporúča sa užívanie vitamínov, najmä kyseliny listovej (aspoň tri mesiace pred plánovaným transferom embryí), dostatok spánku a vyhýbanie sa fajčeniu. Primerané pitie alkoholu počas hormonálnej stimulácie nie je zakázané, ale excesy sú nevhodné. Nadmerné slnenie, solárium, sauny a horúce kúpele nie sú odporúčané ku koncu stimulácie a tesne po embryotransfere.
Výber centra asistovanej reprodukcie: Kvalita a skúsenosti centra asistovanej reprodukcie môžu tiež zohrať úlohu v úspešnosti liečby.
Finančná dostupnosť a legislatíva
V minulosti bolo IVF finančne náročné, no v súčasnosti sa situácia mení. Zdravotné aj komerčné poisťovne menia svoj postoj k úhrade IVF. Na Slovensku existuje komerčné poistné krytie neplodnosti a zdravotné poisťovne hradia tri cykly mimotelového oplodnenia žene do dovŕšenia 39. roku života.
Legislatíva týkajúca sa umelého oplodnenia na Slovensku je však považovaná za nedostatočnú a zastaralú. Opatrenie Ministerstva zdravotníctva SSR z roku 1983 chápe pod pojmom umelé oplodnenie výhradne umelú insemináciu a neupravuje IVF. V praxi sa však na Slovensku vykonáva asistovaná reprodukcia in vitro s využitím vlastných aj darovaných pohlavných buniek a embryí, vrátane selekcie, zmrazovania a ničenia embryí. Chýbajúca regulácia predstavuje v tejto oblasti problém.
Prečo ART? Etika a rozdielny prístup k asistovaným reprodukčným technológiám
Emocionálna stránka IVF
IVF môže byť emocionálne náročný proces nielen pre pár, ale aj pre celú rodinu. Obavy, strach z neúspechu a neistota sú bežné. Je dôležité, aby páry otvorene komunikovali svoje pocity s partnerom a blízkymi a nebojte sa pýtať lekára na všetky otázky. Podpora a porozumenie sú kľúčové počas celej cesty k vytúženému dieťatku. Aj keď IVF liečba nie je 100 % úspešná, dôležité je nevzdať sa a hľadať riešenia.
V súvislosti s IVF je dôležité si uvedomiť, že aj keď sa prvý cyklus IVF nepodarí, neznamená to koniec nádejí. Lekár môže na základe individuálnych faktorov navrhnúť ďalšie kroky, vrátane opakovaných cyklov alebo využitia darovaných gamét či embryí. Existujú aj doplnkové medicínske metódy, ako je preimplantačná genetická diagnostika (PGD) alebo EmbryoGlue, ktoré môžu zvýšiť pravdepodobnosť úspešného tehotenstva, hoci zvyčajne nie sú hradené zdravotnými poisťovňami.
Po úspešnom embryotransfere je dôležité dodržiavať pokyny lekára, dopriať si pokoj a vyhýbať sa stresu. Tehotenstvo vzniknuté asistovanou reprodukciou je na začiatku vhodné intenzívnejšie sledovať, pričom prvé vyšetrenia prebiehajú v centre asistovanej reprodukcie až do potvrdenia srdcovej akcie plodu. Následne sa starostlivosť preberá gynekológom.
Napriek výzvam a neistotám, umelé oplodnenie predstavuje pre mnohé páry poslednú nádej na splnenie sna o vlastnom dieťati. Moderné technológie a odborná starostlivosť lekárov znižujú riziká na minimum a prinášajú radosť z narodenia nového života.
tags: #ivm #umele #oplodnenie
